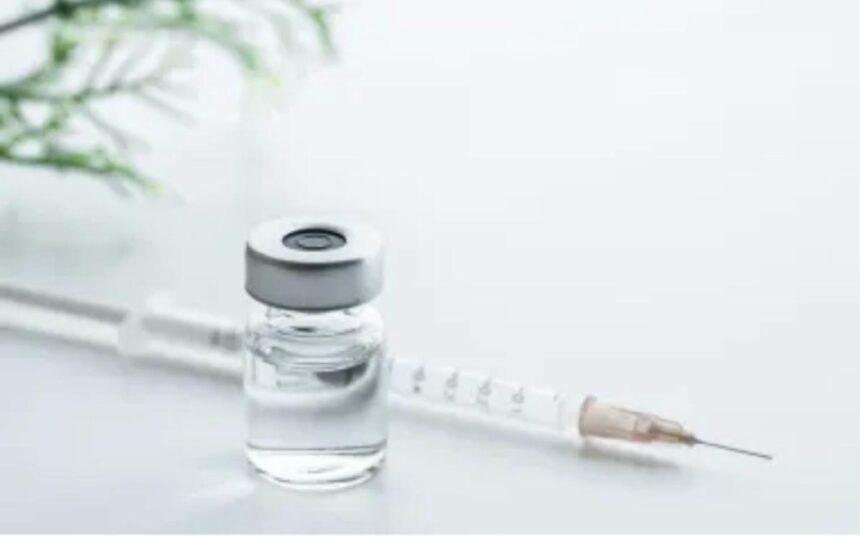
A revista Science elegeu o medicamento injetável lenacapavir como descoberta científica de 2024. A droga, que atua como uma profilaxia pré-exposição (PrEP) contra HIV, teve eficácia de 100% em um ensaio clínico com mulheres na África, divulgado pela farmacêutica Gilead Sciences em junho.
No estudo, 5.300 adolescentes e mulheres jovens em Uganda e na África do Sul receberam duas injeções anuais (uma a cada seis meses) de lenacapavir. O resultado do ensaio clínico foi surpreendente: não foi verificada nenhuma infecção por HIV no período estudado.
Um segundo estudo, também conduzido pela Gilead em seis países, incluindo o Brasil, em homens que fazem sexo com homens, em pessoas transgêneros e naqueles que usam drogas injetáveis, teve eficácia similar, de 99,9%. Cientistas e autoridades médicas esperam que a droga, que ainda não foi autorizada para uso, represente um passo a mais em direção à eliminação de HIV/Aids no mundo.
A publicação científica destacou a descoberta em um editorial publicado nesta quinta-feira (12).
No último dia 1º, quando é comemorado o dia Mundial de Combate à Aids, a agência da ONU (Nações Unidas) para Aids (Unaids) divulgou um relatório que aponta que 2023 registrou o menor número de novos casos de HIV desde 1990, com 1,3 milhão. Em 1990, este número estava em 2,5 milhões -o pico foi registrado em 1995, com 3,3 milhões novas infecções.
A agência destacou ainda que o progresso nos serviços de prevenção e tratamento do HIV, aliado ao desenvolvimento de novas terapias, contribuiu para a redução contínua de novas infecções.
Para a Science, a nova droga pode ser “um vislumbre do que seria a melhor alternativa de proteção” ao atingir a eficácia de prevenção por seis meses a cada aplicação, especialmente em países com barreiras de acesso aos tratamentos e com o estigma carregado por portar o HIV.
“Acho que é um avanço extraordinário, e a gente tem nas mãos agora elementos cada vez mais potentes para controle da pandemia de HIV/Aids”, disse o infectologista e diretor do Instituto Butantan, Esper Kallás, que comentou o editorial a pedido da reportagem. “E, pensando em populações vulneráveis, cuja adesão ao tratamento é em geral menor, fazer um protocolo de injeção duas vezes ao ano pode ser muito melhor”, diz.
Mas não é só o poder de prevenção da droga que fez com que a revista a considerasse a principal descoberta científica de 2024. Ainda segundo o editorial, o sucesso da droga surgiu de uma inovação de pesquisa ao detectar um novo alvo de ação para o medicamento, o capsídeo, uma estrutura molecular que envolve o material genético do vírus dentro de uma cápsula proteica.
O HIV é conhecido por se recombinar e conseguir escapar assim do sistema imunológico dos hospedeiros, fugindo também da ação de drogas e anticorpos.
Essa é uma das razões que torna tão difícil a obtenção de uma vacina anti-HIV, justamente porque um mesmo indivíduo infectado pode carregar dezenas de variantes distintas.
Nos últimos anos, o desenvolvimento de drogas antirretrovirais, como a PrEP oral, ajudaram a prevenir a infecção do vírus inibindo a ação de enzimas virais do HIV, como a transcriptase, que transforma a fita simples de RNA viral em uma fita dupla (DNA).
Já o lenacapavir age em três pontos diferentes: bloqueando a ligação do capsídeo com o núcleo celular; inibindo a replicação de novos vírus e impedindo a formação de proteínas de formação do capsídeo.
A grande sacada veio da descoberta de que o capsídeo -que assume uma forma de cone protetor ao redor do material viral- não se degrada totalmente no interior da célula e consegue ser “espremido” para o núcleo, onde libera o RNA, e depois volta à superfície, onde as proteínas são reintegradas na forma de cone para então infectar outras células.
O lenacapavir torna o cone rígido, o que impede a sua ligação com o núcleo celular e também a formação de novas cápsulas que poderiam infectar outras células e reiniciar o ciclo.
Um problema se tornou uma força da droga, segundo o texto da Science. O lenacapavir seria de difícil absorção no corpo humano, mas na forma injetável o medicamento ganhou uma vida longa.
Agora, ainda precisam ser superadas as barreiras de acesso, dado o alto custo do medicamento -US$ 42.250 (cerca de R$ 252 mil) ao ano por paciente.
“Aí vem a discussão do acesso, que logo que os resultados foram anunciados, já houve movimentação dos grupos por direitos de pessoas com HIV, para disponibilizar o medicamento para as populações vulneráveis em países de baixa renda. Porque eu não conheço nenhuma outra medicação que tenha esse nível de eficácia aplicada duas vezes ao ano”, lembra Kallás.
Em agosto, a Gilead Sciences anunciou 120 países onde será feita a transferência de tecnologia para produção de uma versão genérica do lenacapavir, mas países com um alto contingente de pacientes com HIV, como o Brasil, foram deixados de fora. (Bahia Notícias)